La diabetes mellitus se acompaña de la incapacidad de absorber glucosa y su posterior acumulación en la sangre. La enfermedad de tipo 2 se presenta de forma más leve que la de tipo 1. La base del tratamiento de esta enfermedad es la dieta y la medicación.
Diabetes tipo 2: características de la enfermedad
Para funcionar normalmente, el cuerpo necesita un suministro constante de energía, que se produce a partir de los alimentos que se ingieren. El principal proveedor es la glucosa. Para absorber el azúcar en los tejidos, se necesita una hormona: la insulina, que es producida por el páncreas.
En la diabetes tipo 2, las glándulas funcionan normalmente, pero las células desarrollan resistencia a la hormona. Como resultado, el azúcar no llega a las células, sino que permanece en el plasma sanguíneo. El cuerpo comienza a carecer de energía. El cerebro responde a la situación con señales para aumentar la producción de insulina.Aumentar la concentración de hormonas no cambia la situación.
Poco a poco, la producción de insulina disminuye significativamente, debido al desgaste de los órganos y a la falta de reservas, y puede detenerse por completo. La enfermedad se desarrolla gradualmente e inicialmente no presenta síntomas evidentes. Con una forma avanzada de la enfermedad, puede entrar en la etapa 1.
debido al desarrollo
La diabetes tipo 2 a menudo se desarrolla debido al desgaste del cuerpo, por lo que la patología es más común en personas mayores de 40 años.
Pero existen otras razones y factores que provocan el desarrollo de la enfermedad:
- transmisión a nivel genético. Si tienes familiares con diabetes (de cualquier tipo), entonces la posibilidad de desarrollar la patología aumenta en un 50%;
- las personas obesas son más susceptibles a esta enfermedad, porque los depósitos de grasa reducen la sensibilidad de las células y también reducen la función de los órganos;
- Dieta inadecuada. Consumo frecuente de alimentos dulces, grasos y de rápida digestión;
- bajo uso de reservas de energía, ocurre con poca actividad física;
- cambios patológicos en el páncreas;
- enfermedades infecciosas que a menudo afectan la función del tracto digestivo;
- fatiga nerviosa y física, así como estrés y depresión frecuentes;
- aumento frecuente de la presión arterial;
- violación de la toma de medicamentos con el desarrollo de efectos secundarios que afectan la función de la glándula.
La patología se desarrolla cuando hay 2 o 3 causas a la vez. A veces esta enfermedad se diagnostica en mujeres embarazadas. En este caso, su aparición está asociada a cambios hormonales en el cuerpo. Esta enfermedad (normalmente) desaparece por sí sola después del parto.
¿Qué pasa con la diabetes?
La diabetes mellitus tipo 2 (la dieta y el tratamiento farmacológico están interrelacionados: sin seguir la dieta, los medicamentos serán ineficaces) afecta el funcionamiento de todo el cuerpo. A medida que la enfermedad comienza a desarrollarse, disminuye la sensibilidad del tejido a la insulina. El páncreas y otros órganos funcionan normalmente.
Sin el tratamiento adecuado, la concentración de glucosa en la sangre aumenta, lo que conduce a la "azucaración" de las células proteicas en la sangre. Estos cambios interfieren con la función de los órganos. El cuerpo experimenta falta de energía, lo que también conduce al colapso de todos los sistemas.
La falta de energía comienza a reponerse mediante la descomposición de las células grasas. Este proceso va acompañado de la liberación de toxinas que envenenan todo el cuerpo y afectan el funcionamiento de las células cerebrales.
El exceso de azúcar provoca deshidratación; vitaminas y minerales beneficiosos regado con agua. El estado de los vasos sanguíneos empeora, lo que provoca problemas cardíacos. También aumenta el riesgo de obstrucción de los vasos sanguíneos por coágulos de sangre. Como resultado, la visión, el hígado y los riñones se ven afectados, ya que estos órganos contienen muchos vasos sanguíneos pequeños. La circulación sanguínea en las piernas se ve afectada.
Síntomas de la diabetes tipo 2
En las primeras etapas, la enfermedad se presenta sin síntomas visibles. Si no se detecta la enfermedad o no se recibe el tratamiento correcto, la patología se desarrolla aún más conacompañado de síntomas característicos:
- Sensación constante de sequedad en la boca, acompañada de sed insaciable. Estos síntomas ocurren porque se necesita una gran cantidad de líquido para eliminar el exceso de glucosa de la sangre. El cuerpo gasta para ello todo el líquido y el agua que llegan de los tejidos;
- la formación de una gran cantidad de orina, como resultado de lo cual una persona va al baño con frecuencia;
- aumento de la sudoración, que aumenta durante el sueño;
- aumento de la sequedad de la piel y las membranas mucosas, acompañado de picazón;
- la falta de humedad y la mala nutrición del nervio óptico provocan problemas de visión;
- las microfisuras y las heridas cicatrizan más lentamente;
- espasmos involuntarios del tejido muscular causados por daño al sistema nervioso;
- hinchazón de las extremidades acompañada de dolor y entumecimiento;
- debido a la falta de energía, se siente debilidad severa, aumento del apetito y arritmia;
- fuerte disminución de la inmunidad, lo que provoca resfriados frecuentes.
En las primeras etapas, hay aumento del apetito, fatiga y necesidad frecuente de líquidos. Para descartar/confirmar diabetes, es necesario ponerse en contacto con su médico de cabecera/pediatra para que le realice un análisis de azúcar en sangre. Al inicio de la enfermedad, basta con ajustar la dieta para el tratamiento.
nivel
Dependiendo de la gravedad de los síntomas, las características del tratamiento y las complicaciones que surgen de la enfermedad, la diabetes se divide en 4 grados de gravedad.
| Nivel patológico | Características principales | Características distintivas |
|---|---|---|
| Ligero | Esta enfermedad se presenta con un ligero aumento de la concentración de azúcar en sangre, lo que provoca aumento de la sed, aumento del apetito y debilidad muscular. Sin cambios patológicos en las funciones corporales. Los ajustes dietéticos se utilizan como terapia. En casos raros, se recetan medicamentos. | En esta etapa, la diabetes se detecta en casos raros, especialmente durante un examen médico durante un análisis de sangre. La composición de la orina no cambia. Los niveles de glucosa están en el rango de 6-7 mmol/l. |
| Promedio | Los síntomas de la enfermedad aumentan. Hay un deterioro en la función de los órganos de la visión y los vasos sanguíneos, y se altera el suministro de sangre a las piernas. No hay anomalías graves en las funciones corporales. El tratamiento es con dieta y medicación. | El nivel de azúcar en la orina es normal; en sangre el rango es de 7-10 mmol/l. |
| pesado | Se indican los síntomas. Hay daños severos en la función de los órganos (disminución de la visión, presión arterial alta constante, dolor y temblores en las piernas). El tratamiento utiliza un menú estricto y la administración de insulina (la terapia con medicamentos es ineficaz). | Los niveles elevados de azúcar se registran en la orina y la sangre. En la sangre, la concentración varía entre 11 y 14 mmol/l. |
| Mayor gravedad | El deterioro de la función de los órganos es prácticamente irreversible. Esta enfermedad no se puede tratar; Es necesario un seguimiento continuo del azúcar y su regulación con inyecciones de insulina. | La concentración de glucosa se mantiene en el rango de 15-25 mmol/l. Una persona suele experimentar un coma diabético. |
La diabetes leve a moderada es fácil de tratar y controlar el azúcar en sangre. En esta etapa, no hay alteraciones significativas en las funciones del cuerpo. La dieta, la pérdida de peso y la medicación a veces pueden lograr una recuperación completa.
Diagnóstico
La diabetes mellitus tipo 2 (dieta y tratamiento prescritos después del diagnóstico) se determina mediante métodos de laboratorio. Además, se lleva a cabo una inspección del hardware para identificar el desarrollo de complicaciones. Primero, el especialista examina al paciente y descubre cuándo aparecen los primeros síntomas de la patología.
Método de examen:
- Donar sangre en ayunas. La concentración de glucosa se determina sin la influencia de los alimentos.
- Determine la cantidad de azúcar después de comer o tomar medicamentos que contengan glucosa.
- Se examina la dinámica de subida y bajada del azúcar durante el día. Es necesario determinar la precisión del tratamiento prescrito.
- Entrega de orina para determinar su composición (azúcar, proteínas, acetona). Además de determinar la disfunción renal.
- Un análisis de sangre detallado para determinar la presencia de daño en el tracto gastrointestinal.
- Comprobaciones de hardware adicionales:
- Ultrasonido;
- ECG;
- dopplerografía;
- capilaroscopia.

Un examen completo le permite determinar la gravedad de la enfermedad y su efecto sobre la función de los órganos. Si se detecta alguna anomalía, el paciente será tratado por varios especialistas, dependiendo del órgano que haya resultado dañado.
También se requiere diagnóstico para personas con riesgo de desarrollar esta enfermedad (herencia, sobrepeso, mayores de 45 años).
Tratamiento de la diabetes mellitus tipo 2
La terapia patológica consiste en un tratamiento complejo. Dependiendo de la gravedad de la enfermedad, el especialista prescribe medicamentos, elabora un menú y prescribe ejercicios físicos para adelgazar.
Medicamentos antihiperglucémicos
La diabetes tipo 2 se trata inicialmente con dieta.Cuando el tratamiento no produce un efecto visible, el especialista prescribe fármacos que reducen la cantidad de azúcar en sangre. Al comienzo del tratamiento, se prescribe 1 tipo de medicamento. Para garantizar la eficacia del tratamiento, la cantidad de medicamentos se aumenta gradualmente.
Tipos de fármacos hipoglucemiantes y sus efectos:
| tipos de drogas | su propósito |
|---|---|
| Glinidas y derivados de sulfonilurea. | Recetado para aumentar la producción de insulina del propio cuerpo. |
| Biguanidas y glitazonas | Reduce la producción de glucosa en el hígado y aumenta la sensibilidad de los tejidos al azúcar. Ayuda a reducir el apetito. |
| Inhibidores de la alfaglucosidasa | Reduce la tasa de absorción de glucosa por el tejido intestinal. |
| Agonistas de los receptores de gliptina y péptidos similares al glucagón | Aumentan la producción de insulina y al mismo tiempo reducen la concentración de azúcar. |
| Insulina | Favorece la absorción de glucosa por los tejidos corporales. |
| Derivados de tiazolidona | Aumenta la sensibilidad de los receptores celulares a la insulina. |
A menudo se recetan 2 o 3 medicamentos compatibles entre sí. El uso simultáneo de medicamentos para aumentar la producción de insulina con medicamentos que afectan la sensibilidad de las células a las hormonas permitirá lograr una reducción efectiva del azúcar en sangre.
Es peligroso automedicarse. Una caída repentina de la concentración de azúcar también tiene un efecto adverso en las funciones corporales. Si el medicamento causa efectos secundarios, lo reemplaza un terapeuta. Si el fármaco no es eficaz, el paciente pasa a terapia con insulina.
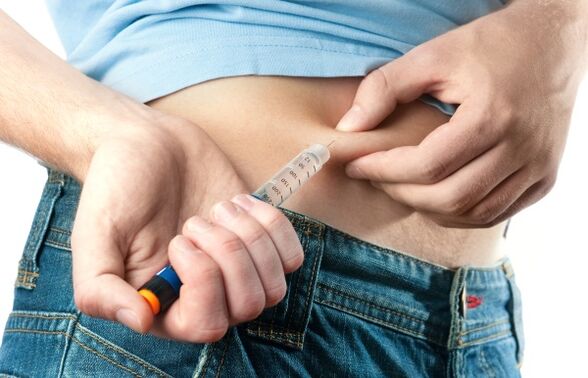
terapia con insulina
La insulina se prescribe como terapia cuando hay una disminución en la producción de hormonas por parte del páncreas. La dosis y el número de inyecciones dependen del tipo de dieta prescrita y del nivel de actividad física. A los pacientes diabéticos con sobrepeso se les prescribe una dieta baja en carbohidratos, lo que requiere un control más frecuente de la concentración de glucosa.
El uso de inyecciones le permite mantener la función del páncreas (el órgano no se desgasta debido al aumento de carga). También reduce las posibilidades de desarrollar complicaciones.
Además, el uso de inyecciones permite:
- normalizar la cantidad de azúcar en sangre durante el día;
- aumentar la producción de hormonas por parte de las glándulas de forma independiente, en respuesta al aumento de la concentración de glucosa después de ingerir alimentos;
- reducir la formación de glucosa a partir de compuestos no carbohidratos;
- controlar la producción de glucosa en el hígado;
- Normalizar la producción de lípidos y glucagón.
La inyección es indolora y se administra mediante una jeringa especial con marcas para controlar la cantidad de medicamento. Los niveles de azúcar se midieron antes y después del procedimiento.
Dieta para la diabetes tipo 2. Principios de nutrición.
A la hora de tratar la diabetes es necesario seguir siempre una dieta que dependa de la gravedad de la enfermedad, la presencia de exceso de peso y la actividad física. El menú debe ser acordado con el especialista tratante. Si la cantidad de azúcar cambia (aumenta o disminuye), el terapeuta cambia la dieta.
Al seguir una dieta, se deben observar condiciones importantes:
- comer debe realizarse a una hora determinada al menos 6 veces al día;
- los alimentos no deben ser ricos en calorías y fáciles de digerir;
- si tiene sobrepeso, debe reducir el contenido calórico de sus alimentos;
- se debe minimizar la cantidad de sal utilizada;
- se excluyen los refrigerios de alcohol y comida rápida;
- alto contenido de fruta y tomar suplementos vitamínicos para mantener la inmunidad.
Es recomendable preparar los platos sin utilizar aceite o con una cantidad mínima (se puede hervir u hornear). Es necesario aumentar la cantidad de agua limpia que se utiliza todos los días. Al elaborar el menú, asegúrese de tener en cuenta la presencia de otras patologías (enfermedades del tracto gastrointestinal, corazón, riñones).
Productos prohibidos
La diabetes mellitus tipo 2 (la nutrición y el tratamiento darán resultados positivos con una nutrición adecuada) en una forma leve se puede eliminar eliminando platos y alimentos nocivos de la dieta.
| Productos que están estrictamente prohibidos. | Productos condicionalmente prohibidos |
|---|---|
|
|
La cantidad de uso de productos condicionalmente prohibidos debe acordarse con el especialista en tratamiento. Aumentan la cantidad de glucosa, pero de forma gradual. Está prohibido sacar simultáneamente 2 o más tipos de productos de la lista de prohibiciones condicionales.
¿Cómo controlar los niveles de glucosa en sangre si tienes diabetes?
La diabetes requiere un control regular de los niveles de azúcar.Para medirlo en casa se utiliza un glucómetro.Es obligatorio tomar la medida de la mañana todos los días antes de comer. Si es posible, medir a lo largo del día (después de las comidas, actividad física intensa).
Todos los datos deben ingresarse en un cuaderno especial, que debe mostrarse al terapeuta en el próximo examen. La terapia (medicación, dieta) se ajustará en función de la dinámica de los cambios de glucosa. Además, es necesario realizar pruebas de laboratorio cada 3 a 6 meses (recetadas por su médico).
La lista de productos permitidos muestra la IG.
Si tienes diabetes, puedes consumir los siguientes alimentos en cualquier cantidad, pero ten en cuenta su contenido calórico y su IG.
| Lista de compras | IG (índice glucémico) |
|---|---|
| Huevos hervidos | 48 |
| champiñones hervidos | 15 |
| col rizada de mar | 22 |
| camarones hervidos | 5 |
| kéfir | 35 |
| Leche de soja | treinta |
| Requesón | 45 |
| queso tofu | 15 |
| Leche baja en grasa | treinta |
| Brócoli | 10 |
| pepino | 10 |
| Tomates | 20 |
| berenjena | 20 |
| aceituna | 15 |
| nabo | 10 |
| Manzana | treinta |
| peras | 34 |
| ciruelas | 22 |
| cereza | 22 |
| pan de harina de centeno | 45 |
| Eneldo | 15 |
| ensalada | 10 |
| Gachas de cebada perlada en agua | 22 |
| pasta integral | 38 |
| Granos | 40 |
| pan | 45 |
| Mermelada | treinta |
El terapeuta puede ampliar esta lista, teniendo en cuenta la actividad física y la gravedad de la enfermedad.
la recuperación de la gente
La diabetes mellitus tipo 2 (la nutrición y el tratamiento son condiciones necesarias para prevenir el desarrollo de complicaciones y un mayor desarrollo de la enfermedad) se pueden controlar adicionalmente con remedios caseros. Se recomienda comentar su uso con su médico.
Recetas que normalizan los procesos metabólicos del organismo y favorecen la pérdida de peso:
- Mezcle 70 ml de miel y 40 g de canela seca (en polvo) en 0, 4 litros de agua hirviendo. Dejar toda la noche en frío. Las bebidas se dividen en 2 porciones. Usar mañana y noche. La duración de la terapia es de hasta 14 días.
- Cocine al vapor 10-12 piezas en 0, 5 litros de agua. hojas de laurelUtilice 30 ml 3 veces. Curso de 10 días. Es necesario realizar 3 cursos con un descanso de 10 días.
- En lugar de hojas de té, cocine al vapor flores de tilo. Beba hasta 2 tazas de té al día.
- Picar finamente 350 g de ajo y perejil y 100 g de ralladura de limón. Remueve y deja hasta 14 días en frío. Tomar de 10 a 12 mg al día.
- Hervir 20 g de judías en 1 litro de agua (4 horas). Tomar hasta 300 ml al día (se puede dividir en porciones). La duración de la terapia es de 31 días.
- Bebidas preparadas en lugar de té (beber 400 ml al día) de:
- hierba st. hierba de San Juan, manzanilla, arándano;
- corteza de álamo temblón;
- alas de frijol;
- canela entera.

Si hay intolerancia o reacción alérgica, las bebidas se excluyen de la dieta.
Entrenamiento físico
El calentamiento físico debe realizarse incluso si no hay problema con el peso corporal. El ejercicio le permite normalizar la función del corazón, los vasos sanguíneos y los órganos respiratorios, así como estabilizar el estado general del cuerpo en su conjunto.
Al hacer ejercicio, es importante tener en cuenta correctamente la carga, porque el aumento de la quema de calorías provoca rápidamente hambre y la comida después del ejercicio se puede digerir con una gran liberación de glucosa en la sangre.
Deportes recomendados para la diabetes:
- ejercicios con mancuernas;
- caminar por el parque o hacer jogging ligero;
- Ciclismo;
- nadar;
- yoga;
- baile tranquilo

Se recomienda discutir el tipo de lecciones con su especialista en tratamiento. Además de dedicar el tiempo necesario al trámite.
Complicaciones de la enfermedad.
Cuando la enfermedad se detecta en un estadio avanzado, se ha proporcionado un tratamiento insuficiente oLos pacientes no siguen las recomendaciones de los expertos, pueden ocurrir complicaciones peligrosas:
- Hinchado.El edema puede desarrollarse no solo en el exterior (brazos, piernas, cara), sino también en el interior del cuerpo. Depende de qué causó que se desarrollaran los síntomas. Esto puede deberse al desarrollo de insuficiencia cardíaca o renal, que también se desarrolla como una complicación de la diabetes.
- Dolor en la pierna.Estos síntomas aparecen inicialmente durante la actividad física intensa. A medida que avanza la enfermedad, el dolor también aparece por la noche. Además, aparecen entumecimiento de las extremidades y pérdida temporal de sensación. Puede haber una sensación de ardor.
- La aparición de úlceras.Debido al mayor contenido de azúcar, las heridas cicatrizan mal y tardan mucho, lo que conduce al desarrollo de úlceras abiertas. Los terapeutas recomiendan que incluso las heridas pequeñas se traten con cuidado hasta que sanen por completo.
- El desarrollo de la gangrena.. En la diabetes, se altera el estado de los vasos sanguíneos, lo que puede provocar su obstrucción. A menudo, este fenómeno se observa en las piernas. Debido a la formación de coágulos sanguíneos, la sangre fresca con oxígeno y nutrientes no llega a las manos ni a los pies. Se produce la muerte del tejido. Al principio aparece enrojecimiento, acompañado de dolor e hinchazón. Si no se trata, eventualmente se volverá azul. Se cortan las extremidades.
- Aumento/disminución de presión.Los cambios en los niveles de presión arterial a menudo ocurren debido a una disfunción renal.
- Coma.Esta condición puede ocurrir con un aumento repentino en la concentración de glucosa o una disminución (debido a una sobredosis de insulina). O debido a una intoxicación grave del cuerpo con toxinas producidas durante la formación de energía a partir de células grasas. Al mismo tiempo, el paciente se vuelve frío y pegajoso, el habla se vuelve confusa e inconsciente. Cuando la glucosa aumenta, aparece el característico olor a acetona. A continuación, se produce la pérdida del conocimiento. Sin ayuda, una muerte rápida es posible.
- Discapacidad visual. Causado por una mala nutrición del tejido ocular y nervioso. Al principio aparecen manchas y velos y poco a poco puede desarrollarse una ceguera total.
- La función renal se ve afectada.Debido a la gran carga sobre los órganos, se desarrolla insuficiencia renal.
Al tratar la diabetes, se puede evitar el desarrollo de consecuencias. La detección oportuna de la aparición de complicaciones eliminará su desarrollo posterior.
Guías clínicas para la diabetes tipo 2
Si se detecta diabetes, es necesaria una visita inmediata al médico y una prueba de azúcar. Si se confirma la enfermedad, es necesario someterse a un examen completo. A continuación, es necesario seguir todas las recomendaciones del especialista tratante (dieta, medicamentos, ejercicio). Asegúrese de controlar sus niveles de azúcar en sangre. Si la condición cambia, el médico tratante debe ajustar el tratamiento.
La diabetes mellitus puede desarrollarse gradualmente y detectarse ya en la etapa intermedia. En el tipo 2, la dieta es la base del tratamiento. En casos avanzados, se requieren medicamentos o inyecciones de insulina.













































































